
पहले कुछ स्मृतियां. 2016. उड़ीसा. एम्बुलेन्स नहीं मिलने के कारण उड़ीसा का वह एक गरीब किसान अपनी पत्नी की लाश कंधे पर उठाये मीलों पैदल चलने को मजबूर. 2017. उत्तर प्रदेश. ठीक ऐसा ही एक और वाकया. 2016. दिल्ली. चिकनगुनिया के प्रकोप के बेहाल. 2017. तमिलनाडु और केरल. डेंगु व चिकनगुनिया का भीषण प्रकोप, भारी तबाही. 2017. उत्तर प्रदेश. अगस्त में गोरखपुर जिले में इन्सेफ्लाइटिस के शिकार 11 बच्चे जान गंवा बैठे.[1] एक पर एक कई सारे अध्ययनों एवं समीक्षाओं में यह चित्र सामने आया है कि भारत की स्वास्थ्य व्यवस्था अपर्याप्त संरचना, कुशलकर्मियों के अभाव, दवाओं व अन्य मेडिकल सुविधाओं की अपर्याप्त आपूर्ति और समय पर जरूरी सेवाओं की अनुपलब्धता जैसी अननिगत समस्याओं की वजह से जर्जर बनी हुई है. पर उससे भी ज्यादा भयावह यह है कि सरकार स्वास्थ्य-व्यवस्था को दी जा रही सभी प्रकार की सहायता एक-एक करके बंद करती जा रही है और उसे निजी क्षेत्रों के हवाले किया जा रहा है. दवाओं की बढ़ती जा रही कीमतें, खुद की जेब से स्वास्थ्य पर होने वाले खर्चों की बढ़ती मात्रा और भ्रष्टाचार ने सरकारी स्वास्थ्य व्यवस्था को बुरी तरह प्रभावित किया है. हम केवल चुनावों के मौकों पर तरह-तरह के आकर्षक नामों और लंबे-चौड़े वादों वाली एक-पर-एक परियोजनाओं की घोषणाएं सुनते हैं. हर परियोजना अपने पहले की परियोजना से बड़ी होती है. पर वस्तुतः गरीबों के लिए कहीं कुछ भी नहीं होता. होती रहती हैं तो सिर्फ निजीकरण और कॉरपोरेटों के मुनाफों को पक्का कर देने की कोशिशें.
भारत की सरकारी स्वास्थ्य-व्यवस्था – एक संक्षिप्त विवरण
‘द लैसेंट’ में प्रकाशित ग्लोबल बर्डेन ऑफ डिजिज की एक शोध बताता है कि आम लोगों के पास स्वास्थ्य सेवा की पहुंच के मामले में भारत का स्थान 195 देशों में 154वां है. इस मामले में भारत, बंगलादेश, नेपाल और घाना व लाइबेरिया जैसे देशों से भी पीछे पड़ा हुआ है. सारी दुनिया में रोगों के प्रकोपों को देखा जाए तो इसमें भारत का प्रतिशत 20 है. नीचे दिये गये कुछ आंकड़ों से हम यह समझ पायेंगे कि भारत में सरकारी स्वास्थ्य-सेवा की वास्तविक स्थिति कैसी है.[2]
प्रसव के दौरान पूरी दुनिया में महिलाओं की जितनी मौतें होती है, उनमें भारत में हुई मौतों का प्रतिशत 15 है. 2015 के आंकड़ों के अनुसार भारत में मातृत्व मृत्यु-दर प्रति एक लाख बच्चों पर 174 है, जबकि भारत के पड़ोसी देशों-थाईलैंड, श्रीलंका और चीन में यह दर क्रमशः 20, 30 और 27 है. इसी तरह हमारे यहां शिशु मृत्यु दर प्रति 1000 शिशु पर 38 है. इस मामले में अपने पड़ोसियों को देंखे तो श्रीलंका (8), नेपाल (29), बंगलादेश (31) और थाईलैंड (11) से हम काफी पीछे हैं. भारत में शिशुओं में से 43 प्रतिशत का वजन स्वाभाविक वजन से कम है. चीन और ब्राजील में यह प्रतिशत क्रमशः 4 और 2 है. नेशनल फैमिली हेल्थ सर्वे (एनएफएचएस-4) के अनुसार हमारी संतानों में से मात्र 20 प्रतिशत का सम्पूर्ण टीकाकरण हुआ है. टीबी के रोगियों के मामले में भारत का स्थान पूरी दुनिया में अब्बल है. साथ ही भारत असंक्रामक (नन-कम्युनकेबल) बीमारियों का प्रकोप भी क्रमशः बढ़ता ही जा रहा है. मानसिक स्वास्थ्य के क्षेत्र में भी भारत की स्थिति चिन्ताजनक है. दुनिया भर में महिलाओं द्वारा की जा रही आत्महत्याओं में से 37 प्रतिशत भारत में होती है. लड़कों के संबंध में यह आंकड़ा 24 प्रतिशत है. वायु प्रदूषण भी यहां चरम पर जा पहुंचा है, जिसके चारों ओर विभिन्न आयाम दिख रहे हैं. वायु प्रदूषण से ही रही मौतों की दर भी बढ़ी है.
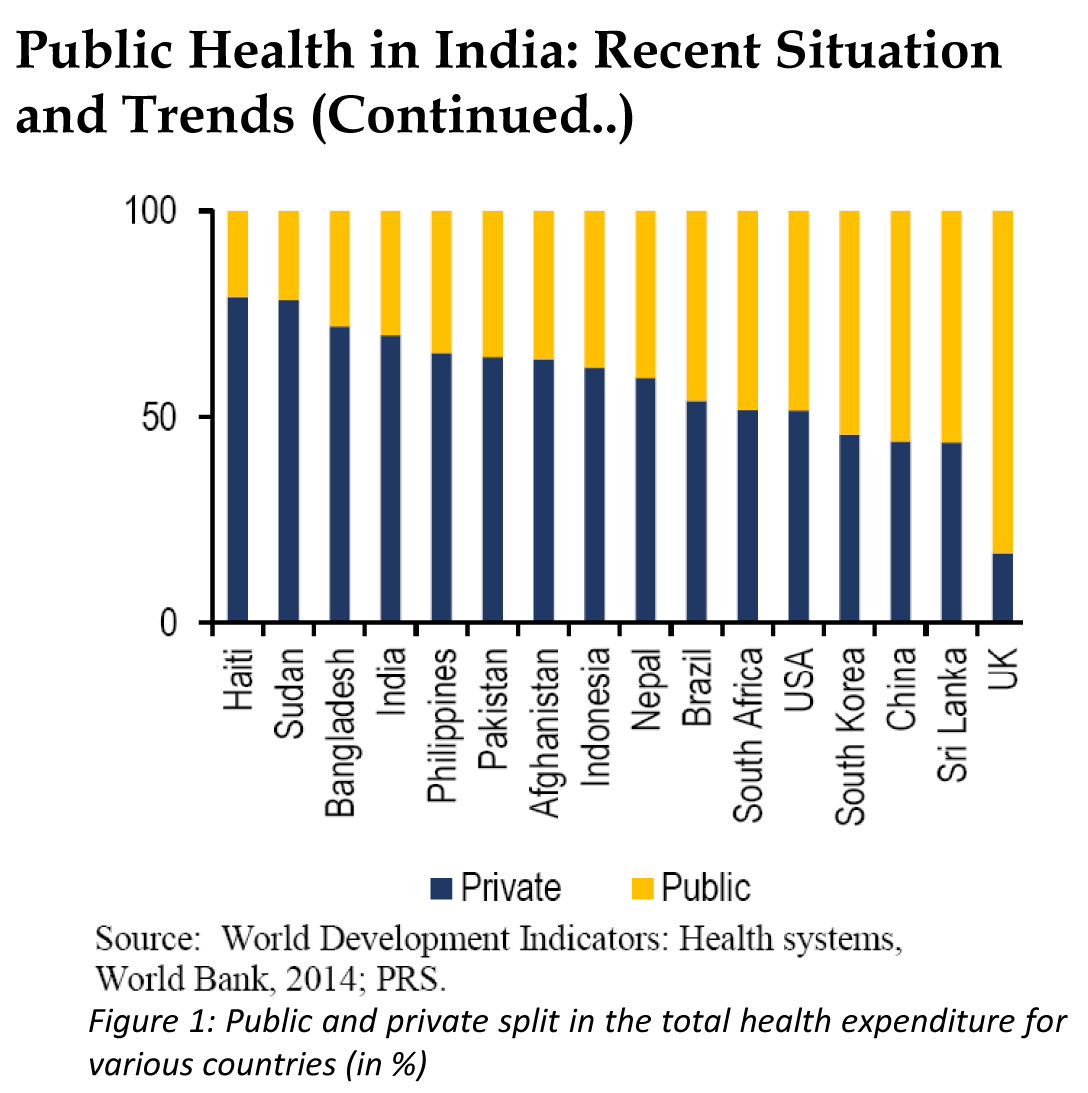
अब थोड़ा भारत की स्वास्थ्य संरचना पर एक निगाह डाली जाए. 2005 से ही भारत के अस्पतालों में बेडों की उपलब्धता का आंकड़ा प्रति 1000 रोगियों पर 0.9 तक ही रूका हुआ है. विश्व स्वास्थ्य संगठन के दिशानिर्देशों के अनुसार यह अनुपात प्रति 1000 पर 3.5 का होना चाहिए. जाहिर है भारत में यह अनुपात काफी कम है. दूसरे, भारत में अभी प्रति 1800 मरीज पर एक डॉक्टर उपलब्ध है. उधर, विश्व स्वास्थ्य संगठन के दिशानिर्देश बताते हैं कि यह अनुपात प्रति 600 मरीज पर एक डॉक्टर का होना चाहिए. भारत में डॉक्टरों एवं नर्सों की संख्या में क्रमशः 14 लाख और 28 लाख की कमी है. 2016 के ग्रामीण स्वास्थ्य सर्वेक्षण के मुताबिक अपने यहां कम्युनिटी हेल्थ सेन्टर (सीएचसी) के स्तर पर सर्जनों की संख्या में 84 प्रतिशत, स्त्री सम्बन्धी व प्रसूति रोगों के विशेषज्ञ डॉक्टरों की संख्या में 77 प्रतिशत, फिजिसियनों की संख्या में 83 प्रतिशत और बाल रोग विशेषज्ञ डॉक्टरों की संख्या में 80 प्रतिशत की कमी है. नवजात शिशुओं की मौतों के मामले में अनुसूचित जनजाति के परिवारों में यह खतरा अन्य सामाजिक वर्गों की अपेक्षा 19 प्रतिशत ज्यादा है और थोड़ा इससे बड़े शिशुओं में यह खतरा 45 प्रतिशत ज्यादा है. इसके अलावा डब्ल्यूएचओ की एक रिपोर्ट के मुताबिक भारत के ग्रामीण क्षेत्रों में प्रति 5 डॉक्टरों में से मात्र एक ही हैं, जो सही मायने में या कानूनी रूप से डॉक्टरी करने की योग्यता रखते हैं.
स्वास्थ्य पर लोगों के खर्चे दिन-प्रति-दिन बढ़ते ही जा रहे हैं. 2004 से 2014 के बीच अस्पतालों में भर्ती होने के बाद इलाज का औसत खर्च शहरी और ग्रामीण मरीजों के लिए क्रमशः 176 प्रतिशत और 161 प्रतिशत बढ़ा है. अपने देश में आऊट ऑफ पॉकेट खर्चों का यानी सेवा-केन्द्रों में आये जो खर्चें किसी पुरूष या महिला को खुद उठाने पड़ते हैं, उनका 71 प्रतिशत भाग परिवार के पहले से संचित कोष से ही वहन करना पड़ता है. स्वास्थ्य-क्षेत्रों में कुल खर्च का कितना प्रतिशत आउट ऑफ पॉकेट (ओओपी) खर्च है, इस लिहाज से देखे तो ऐसे वही देश हैं, जिनका ओओपी खर्च भारत से ज्यादा है. इस काफी ज्यादा ओओपी खर्च की वजह से हर साल भारत की 7 प्रतिशत आबादी गरीबी रेखा के नीचे चली जाने को बाध्य हो रही है.
चुनावी घोषणा-पत्र
भाजपा ने अपने चुनावी घोषणा-पत्र में स्वास्थ्य परिसेवाओं से सम्बन्धित कई वायदे किये हैं.[3] वे यह साबित करने पर बिल्कुल तुल गये हैं कि स्वास्थ्य के क्षेत्र में ओओपी खर्च घटा है. इस मामले में भाजपा निरन्तर आयुष्मान भारत स्वास्थ्य बीमा एवं स्वास्थ्य केन्द्र योजना का प्रचार करते नहीं थक रही. उसने हर जिले में एक मेडिकल कॉलेज स्थापित करने का वादा किया है और यह भी कहा है कि डॉक्टरों की संख्या दुगुनी की जाएगी तथा एमबीबीएस व पोस्ट ग्रेजुएट डॉक्टरी पढ़ाई की सीटों की संख्या भी बढ़ायी जायेगी. वे नेशनल न्युट्रीशन मिशन पर जोर दे रहे हैं और उन्होंने यह वादा भी किया है कि 2022 तक ‘सभी शिशुओं एवं गर्भवती महिलाओं के लिए सम्पूर्ण टीकाकरण’ की व्यवस्था कर दी जाएगी. साथ ही उन्होंने दवाएं, इलाज और डॉक्टरी उपकरण और भी ज्यादा-से-ज्यादा लोगों तक पहुंचाने का भी वादा किया है (मसलन, जेनेरिक दवाओं के लिए जन-औषधि योजना को बढ़ावा देना आदि).
सरकार के कार्यों पर एक नजर
आइये, इस सरकार ने जो वायदे किये हैं, उनके मद्देनजर देखा जाय कि इन वायदों को पूरा करने के क्षेत्र में इसने कौन-कौन से काम किये हैं.[4] विश्व वैंक के युनिवर्सल हेल्थ कवरेज (यूएचसी) की सूची के अनुसार स्वास्थ्य पर प्रति व्यक्ति खर्च के मामले में भारत का स्थान दुनिया के 190 देशों में 143वां है. हमें बताया गया था कि यूएचसी सूची में अपना स्थान ऊपर करने के लिए स्वास्थ्य के मद में सरकारी खर्च बढ़ाकर 2017 तक जीडीपी का 2.5 प्रतिशत और 2022 तक 3 प्रतिशत किया जाएगा. पर देखा जा रहा है कि स्वास्थ्य के मद में सरकारी खर्च जीडीपी के करीब 1.3 प्रतिशत पर ही रूका पड़ा है और यहां तक कि पिछले केन्द्रीय बजट में भी यह प्रवृत्ति बरकरार रही है. यदि निजी क्षेत्र को भी हम हिसाब में ले लें तो स्वास्थ्य के मद में कुल खर्च अभी जीडीपी का 4 प्रतिशत है.
मतलब यह कि स्वास्थ्य मद में जो खर्च किये जा रहे हैं, उनकी एक तिहाई यानी 33 प्रतिशत ही सरकार वहन करती है. वर्ल्ड हेल्थ स्टैटिस्टिक्स के अनुसार सरकारी सहायता का यह परिणाम अन्य विकसित देशों और ब्राजील (46 प्रतिशत), चीन (56 प्रतिशत) और इन्डोनेशिया (39 प्रतिशत) जैसे विकसित देशों की तुलना में काफी कम है.
भारत में स्वास्थ्य-परिसेवाएं मूलतः तीन प्रकार की है. पहली, प्राइमरी केयर (प्राथमिक स्वास्थ्य केन्द्र), दूसरी, सेकेन्डरी केयर (जिला अस्पताल) और तीसरी, टर्शियरी केयर (एम्स जैसे विशेष अस्पताल). सयोजना आयोग को हाई लेवल एक्सपर्ट ग्रुप (एचएलईजी) की 2011 की एक सिफारिश बनाती है कि स्वास्थ्य परिसेवाओं में मूल जोर ज्यादा से ज्यादा मात्रा में प्राथमिक हेल्थ केयर परिसेवा प्रदान करने पर दिया जाना चाहिए. प्राथमिक स्वास्थ्य की संरचना दरअसल एक त्रि-स्तरीय व्यवस्था है. ये हैं – सब सेंटसे (एससी) प्राईमरी हेल्थ सेन्टर (पीएचसी) और कम्युनिटी हेल्थ सेंटर्स (सीएचसी) शहरों में भी संरचना ऐसी ही है. 2016 तक के आंकड़े बताते हैं कि सब सेंटेरों, पब्लिक हेल्थ सेंटर और कम्युनिटी हेल्थ सेंटों की संख्या क्रमशः 20, 22 और 30 प्रतिशत कम हुई है. इसके अलावा जो हेल्थ सेंटर हैं भी उनकी संरचना नाकाफी हैं और वहां ढेरों जरूरत के इंतजामात उपलब्ध नहीं है. डॉक्टरों, विशेषज्ञों और सर्जनों की संख्या में कमी निरन्तर बढ़ती ही जा रही है. इसके अलावा ग्रामीण क्षेत्रों में गर्भवती महिलाओं में से अधिकांश ही कुपोषण की मारी होती है, जो उनकी गर्भाव्यवस्था पर नकारात्मक प्रभाव डालता है.
2018-19 के केन्द्रीय बजट में नेशनल हेल्थ प्रोटेक्शन स्कीम (आयुष्मान भारत) नामक एक नयी स्कीम का प्रस्ताव दिया गया है. कहा गया है कि इस योजना के दायरे में आनेवाले 10 करोड़ गरीब और वंचित सभी परिवारों को सरकारी व निजी दोनों तरह के अस्पतालों से सेकेंडरी और टर्शियरी केयर के लिए हर साल 5 लाख रूपयों तक की सेवाएं व सुविधाएं दी जा सकेंगी. यहां यह भी बताना जरूरी है कि अभी तक भी ग्रामीण क्षेत्रों की 86 प्रतिशत और शहरों की 82 प्रतिशत जनता ऐसी किसी भी व्यवस्था के दायरे में नहीं आती जिसके तहत उनकी हेल्थ केयर सुविधाओं या सेवाओं का खर्च वहन किया जाता हो. सरकारी आर्थिक मदद से चल रहे स्वास्थ्य बीमा क्षेत्रों नेट इनकर्ड क्लेम्स रेसियों (आईसीआर) 2012-13 में 87 प्रतिशत था, जो 2016-17 में बढ़कर 122 प्रतिशत हो गया है. (आईसीआर के ज्यादा होने का मतलब यह है कि जितनी प्रिमियम की रिश इकट्ठी की गयी हैउससे क्लेमों के तहत इससे ज्यादा की राशि अदा की गयी है). जबकि इसके विपरीत दूसरी ओर हम देखते हैं कि निजी बीमा संस्थाओं के मामलों में कुल आईसीआर लगातार घटता ही जा रहा है. 2015 के नेशनल सैम्पल सर्वे (एनएसएस) के मुताबिक देखा जा रहा है कि ज्यादा मरीज निजी अस्पतालों में दाखिल हो रहे हैं (शहरों में 68 प्रतिशत और देहाती क्षेत्रों में 58 प्रतिशत).
उधर, सरकारी अस्पतालों के वनिस्पत निजी अस्पतालों में इलाज के खर्चे (शिशु-जन्म को छोड़कर) चार गुना ज्यादा है. इससे साफ दिख रहा है कि निजी अस्पताल किस तरह से दिन-प्रतिदिन अपना मुनाफा बढ़ाते जा रहे हैं. इसके अलावा स्टैन्डिंग कमिटी ऑन हेल्थ एंड फैमिली ने गौर किया है कि एक लाख पाचास हजार हेल्थ सब-सेंटरों को हेल्थ एंड वेलनेस सेंटर के रूप में रूपान्तरित करने का जो प्रस्ताव दिया गया था, उसका कुछ भी लागू नहीं हुआ है और यह भी देखा है कि उन्हें लागू कैसे किया जायेगा, इसका भी कोई ठोस गाइडलाईन नहीं है. सरकार ने निण्रय लिया था कि 2017 तक 3000 जन-औषधि की दुकानें खोली जायेगी, पर ऐसी मात्र 437 दुकानें ही खोली जा सकी है. इसके अलावा देखा गया है कि 2013 के बाद से राष्ट्रीय स्वास्थ्य बीमा योजना (आरएसबीवाई) में सरकारी सहायता की दर पहले से कम हुई है (2018-19 के बजट को छोड़कर).[4] प्रधानमंत्री स्वास्थ्य सुरक्षा योजना (पीएमएसएसवाई) जिसका उद्देश्य सस्ती और भरोसेमंद टर्शियरी सेवाएं उपलब्ध कराने के क्षेत्र में व्याप्त क्षेत्रीय असंतुलनों को ठीक करना है, के मद में भी 2016 के बाद आबंटित राशि में लगातार कटौती की गयी है.[4]
2018-19 में असंक्रामक (नन-कम्युनिकेबल) बीमारियों के लिए कुल आबंटन में 5 प्रतिशत की वृद्धि की गयी है. इसके उलट संक्रामक बीमारियों और टीकारण के लिए आबंटित राशि को क्रमशः 27 प्रतिशत और 30 प्रतिशत घटाया है और करने लायक है कि असंक्रामक बीमारियां मूलतः जीवनशैली में हुए बदलावों की बजट से होती है, जिनके शिकार मुख्यतः धनी लोग होते हैं. ऐसे में संक्रामक बीमारियों के लिए आबंटन जिस प्रकार इतना घटाया गया है, उससे अमीरों की अपेक्षा गरीब जनसमुदाय को ही ज्यादा दिक्कतों का सामना करना पड़ेगा. रिलायंस, विप्रो और फोर्टिस जैसी संस्थाओं को, जो अपने मुनाफे के सिवा दूसरी किसी चीज से मतलब नहीं रखती हैं. हाल ही में अपने खुद के मेडिकल कॉलेज खोलने की अनुमति दी गयी है. स्वाभाविक है कि वे छात्र-छात्राओं से लम्बी-चौड़ी फीस वसूलेगी और ऐसे में जो छात्र-छात्राएं इन कॉलेजों में पढेंगे, वे यहां से ग्रेजुएट होने के बाद गांवों में जाकर तो डॉक्टरी नहीं करेंगे. वह इसलिए कि उनके सामने प्रधान उद्देश्य तो यह रहेगा कि वे जितनी जल्दी संभव हो, अपने पढ़ाई के खर्चे को कमाई के जरिए वसूल लें. इसके अलावा आयुष का प्रचार-प्रसार करने और जो एमबीबीएस नहीं हैं, ऐसे डॉक्टरों को आधुनिक पद्धति से इलाज करने की अनुमति प्रदान करने की जो व्यवस्था सरकार ने लागू की है, इससे तो स्वास्थ्य-सेवाओं स्थिति और भी बदतर ही होगी.
उपसंहार
राष्ट्रीय स्वास्थ्य नीति (नेशनल हेल्थ पॉलिसी-एनएचपी), 2015 के मसौदे में राष्ट्रीय स्वास्थ्य अधिकार कानून का प्रस्ताव पेश किया गया था. पर 2017 में एनएचपी को मंजूरी देते वक्त मसौदे के उक्त हिस्से में उक्त अधिकार कानून की जगह एक निरंतर बढ़ रही बीमा-व्यवस्था वाले एप्रोच को जगह दी गयी. हलांकि इसके बारे में भी साफ-साफ कुछ नहीं बताया गया. पर लग रहा है कि इस स्वास्थ्य-परिसेवा के जरिए कुछ निजी संस्थाएं अपना कारोबार चलाती रहे, ऐसे इंतजामात किये जा रहे हैं. तकरीबन सभी महत्वपूर्ण संस्थानों और अधिकारियों ने स्वास्थ्य परिसेवा के मद में सरकारी खर्चों के महत्व पर बल दिया है. पर नीति आयोग प्राईमरी हेल्थ केयर के मामले में निजी क्षेत्र की भूमिका पर बल देता जा रहा है. उधर, देखा गया है कि ग्रामीण परिवारों द्वारा इलाज पर किये जा रहे खर्चों में से 26 प्रतिशत रकम उधार व कर्ज के रूप में दी गई है या फिर कोई सम्पत्ति या सामान बंधक रखकर जुटायी गयी रकम होती है. अपनी जेब से स्वास्थ्य परिसेवाओं के खर्चों को पूरा करने के चक्कर में गरीब जनता को लगभग गरीबी रेखा के नीचे चला जाना पड़ता है.[1] भारत में स्वास्थ्य-परिसेवाओं का निजीकरण निःसन्देह इस दरिद्रीकरण की प्रक्रिया को सुनिश्चित बना देगा.
Read Also –
सिंहावलोकन – 1: मोदी सरकार के शासन-काल में शिक्षा की स्थिति
भारतीय कृषि को रसातल में ले जाती मोदी सरकार
जीडीपी के झूठे आंकड़े दे रही है मोदी सरकार ?
धन का अर्थशास्त्र : मेहनतकशों के मेहनत की लू
कैसा राष्ट्रवाद ? जो अपने देश के युवाओं को आतंकवादी बनने को प्रेरित करे
नक़ली दवाओं का जानलेवा धन्धा
विकास का दावा और कुपोषण तथा भूख से मरते लोग
[ प्रतिभा एक डायरी स्वतंत्र ब्लाॅग है. इसे नियमित पढ़ने के लिए सब्सक्राईब करें. प्रकाशित ब्लाॅग पर आपकी प्रतिक्रिया अपेक्षित है. प्रतिभा एक डायरी से जुड़े अन्य अपडेट लगातार हासिल करने के लिए हमें फेसबुक और गूगल प्लस पर ज्वॉइन करें, ट्विटर पर फॉलो करे…]


